II.
Физико-химические
свойства крови.
К физико-химическим характеристикам
крови относятся:
1.
Удельный вес
2.
Вязкость
3.
Осмотическое давление
4.
Активная реакция крови (рН).
1. Удельный вес крови у взрослых равен 1,050-1,060; у детей –
1,060-1,080. Зависит от количества гемоглобина, состава плазмы. У мужчин выше,
чем у женщин, в связи с большим содержанием эритроцитов.
2. Вязкость крови обусловлена, прежде всего, форменными элементами и,
в меньшей степени, белками. Поэтому она зависит от их содержания.
Вязкость крови
выражается в относительных единицах по сравнению с вязкостью воды, которая при
температуре 200С принимается
за 1,0. Вязкость цельной крови = 3-5, плазмы- 1,9-2,3. Вязкость крови повышается
при ее сгущении, вызванном потерей воды (диарея, рвота, обильное потоотделение)
или стимуляцией эритропоэза. Вязкость крови уменьшается при ее разжижжении.
3.
Осмотическое давление крови (греч. osmos
– толчок, проталкивание) создается всеми растворенными в плазме веществами.
Росн – это сила,
определяющая одностороннее движение растворителя через полупроницаемую
мембрану, разделяющую 2 раствора разной концентрации.
В норме Росн крови равно 7,3 атм.
Растворы, Росн которых такое же, как у
плазмы (0,9%), являются изотоническими.
Растворы с большей концентрацией солей, называются гипертоническими, с меньшей – гипотоническими.
В конце XIX века немецкий врач Гамбургер путем
помещения эритроцитов человека и теплокровных животных в растворы поваренной
соли различной концентрации установил, что они не изменяются в 0,9% растворе NaCI, и назвал его физиологическим, или
изотоническим.
Росн
имеет важное
физиологическое значение. Оно регулирует обмен воды между клеткой и окружающей
его жидкостью. Если последняя становится гипотонической, вода поступает в
клетку (вода всегда стремится в сторону большей концентрации солей!!!).
Она набухает до определенного предела, зависящего от способности ее мембраны
сопротивляться разрыву, после которого он все-таки происходит (цитолиз).
В гипертонической среде
вода, наоборот, выходит из клетки, что приводит к их сморщиванию.
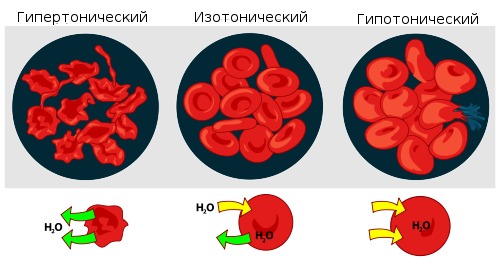
Рис.
2.
Изменения формы эритроцитов в растворах с различной концентрацией солей
Изменение концентрации
веществ в клетке серьезно нарушает жизнедеятельность клетки. Поэтому Росн является одной из самых жестких констант
организма.
Величина Росн контролируется осморецепторами –
периферическими (в сосудах и тканях) и центральными (супраоптическое ядро
гипоталамуса). Изменение объема осморецепторных клеток трансформируется в
нервные импульсы, направляющиеся в гипоталамус, на уровне которого формируется
питьевая или солевая потребность. Если возбуждение достаточно сильное, оно
иррадиирует выше На уровне структур лимбической системы и коры больших
полушарий возникает соответствующая мотивация, т.е. желание удовлетворить
потребность в воде или солях.
Часть осмотического
давления, создаваемую белками
и другими коллоидами плазмы, называют онкотическим,
или коллоидно-осмотическим давлением (Ронк). Ронк играет существенную
физиологическую роль. Крупные белки плазмы почти не проходят через поры в
сосудистой стенке, вследствие чего удерживают воду в крови. Поэтому Ронк участвует в обмене воды между кровью и
тканями, в результате чего влияет на образование межклеточной жидкости, лимфы,
мочи, на всасывание воды в желудочно-кишечном тракте.
Во время голода количество белков в крови уменьшается,
жидкость распределяется в сторону мягких тканей, появляются отёки («голодные
отеки»).
4. рН (power
hydrogen,
англ. – сила водорода) – водородный показатель,
количественно характеризующий кислотность водных растворов. Является
отрицательным десятичным логарифмом молярной концентрации ионов Н+.
При температуре 370С
рН плазмы артериальной крови в среднем равен 7,4; венозной – 7,35 (из-за
большего содержания в ней кислот). Внутри эритроцитов рН составляет 7,28-7,29
вследствие образования в них кислых продуктов метаболизма.
рН крови колеблется в
довольно узких пределах – 7,35-7,45. За пределами интервала рН от 7,0 до 7,8
нет жизни. Даже незначительное (а 0,1-0,2) изменение рН на длительное время
приводит к гибели.
Сдвиг рН
на 0,1
сопряжен с нарушением функционирования кардио-респираторной системы L
на 0,3 – изменением
состояния ЦНС LL
на 0,4 – несовместимо
с жизнью LLLLLL
Это обусловлено тем,
что от этого параметра зависит функционирование всех ферментов, участвующих в
метаболических реакциях. В то же время, возможность нарушения
кислотно-щелочного равновесия существует постоянно, поскольку в кровь из тканей
непрерывно поступает углекислота, молочная кислота и другие продукты обмена.
При тяжелой физической нагрузке в кровь выбрасывается около 90 г лактата. При
этом реакция крови не меняется.
Поддержание постоянства
рН достигается деятельностью буферных систем – соединения, обладающие двоякими
свойствами: при изменении рН в кислую сторону, они проявляют свойства
оснований, при сдвиге рН в щелочную сторону – свойства кислот. Таких систем в крови 4:
1)
органические
![]() Гемоглобиновая
(самая мощная)
Гемоглобиновая
(самая мощная)
2) Белковая
3)
неорганические
![]() Фосфатная
Фосфатная
4) Бикарбонатная
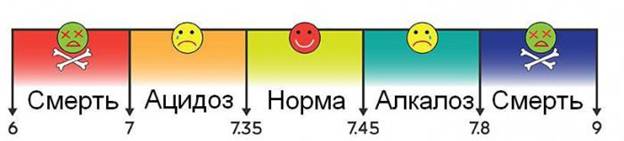
Рис.
3.
Уровни рН крови
Смещение рН в сторону повышения (выше 7,45) называется алкалозом (наблюдается при преимущественно растительной
диете), смещение в сторону снижения
(ниже 7,35), называется ацидозом
(наблюдается при усиленном употреблении белковой пищи, усиленной мышечной
нагрузке).
В странах Древнего Востока существовала своеобразная казнь: приговоренных
к смерти кормили только вареным мясом, и они умирали на 28-30 день, вследствие
накопления мочевой кислоты и сильного ацидоза.
«Ненавистница» нищих и «любительница» гениев.
Мочевая кислота — это конечный продукт обмена
пуриновых оснований, входящих в структуру нуклеиновых кислот. Нарушения
образования и выделения мочевой кислоты могут наблюдаться при заболеваниях
почек, при лейкозах. Однако наиболее ярко эти нарушения проявляются при
подагре.
Подагра была известна еще в древнем мире и описана Гиппократом. Изучение
заболевания началось в 1860 г., когда Гаррод, сам страдавший подагрой, дал ее
классическое описание и обнаружил в крови у больных увеличение содержания
мочевой кислоты (гиперурикемия). К подагре существует предрасположение в виде
доминантно наследуемого повышения уровня мочевой кислоты в крови и, возможно,
изменения факторов, поддерживающих мочевую кислоту в растворенном состоянии.
Факторами риска возникновения подагры могут быть избыточное поступление пуринов
в организм (употребление в пищу большого количества мяса, особенно с вином и
пивом); избыточное поступление в организм молибдена, который входит в состав
ксантиноксидазы, переводящей ксантин в гипоксантин, который затем превращается
в мочевую кислоту; пол (чаще болеют мужчины); пожилой возраст, для которого
характерна возрастная гиперурикемия.
Механизм повышения уровня мочевой кислоты в крови у
больных не совсем ясен. Определенная роль в этом отводится как нарушению
выделения мочекислых соединений почками, так и усиленному образованию их из
глицерина и других предшественников.
Наиболее характерное клиническое проявление подагры –
острый моноартрит (чаще всего поражается большой палец ноги), сопровождающийся
острой болью. В переводе с греч. Подагра означает «нога в капкане». В Древней
Греции е также называли «ненавистницей нищих», так как ею редко болели бедные
люди. «Подагра чаще поражает мудрых, чем глупцов». Подагрой
страдали лучшие умы человечества – философы древности Ахилл и Эдип, Александр
Македонский, Генрих VI, Кромвель, кардинал Мазарини, Иван Грозный, Петр I,
Микеланджело, Пушкин, Тургенев, Мопассан, Стендаль, Колумб, Ньютон, Чарльз
Дарвин. Генетики даже ввели такое понятие – гении подагрического типа. Мужчин
можно узнать по тучному виду. Речь идет о гениях по одной простой причине:
медики заметили, что в крови у подагриков – избыток мочевой кислоты. А ее
структура чрезвычайно схожа с кофеином и теобромином – стимуляторами активности
мозга.
Как правило, приступ начинается ночью. Врачи объясняют это так: в это
время содержание крови смещается в кислую сторону. В такой среде мочевая
кислота быстрее кристаллизуется и выпадает в осадок, запуская воспалительный
процесс. Поначалу приступы подагры длятся не больше недели. И в этом – самое
большое коварство болезни. Опытные врачи-ревматологи знают: лечить подагрика –
задача не из легких. Едва наступает облегчение, и человек теряет бдительность,
продолжая опасное для жизни чревоугодничество.
В основе патогенеза подагры лежит взаимодействие между
солями мочевой кислоты (ураты) и лейкоцитами с последующей активацией
гуморальных и клеточных медиаторов воспаления. Возникает это состояние, как правило,
во второй половине ночи и сопровождается невыносимой болью пульсирующего
характера. В медицинской практике бытует такое выражение: закрутите тиски на
суставах как можно туже – и вы получите ревматизм, сделайте еще один оборот –
получите подагру. Истинных обладателей неприятного заболевания опытный
ревматолог определяет сразу. Достаточно посмотреть на его ... уши. У подагриков
они покрыты плотными на ощупь подкожными узелками, которые есть не что иное,
как отложения кристаллов мочевой кислоты. Внутри этих пузырьков – белый
порошок. Визуальное наблюдение обязательно дополняют анализы мочи и крови, а
при необходимости – и рентгеновские снимки, если разрушительный процесс зашел
слишком далеко.